
Schéma de la configuration moléculaire d'une lipoprotéine
(HDL en l'occurence)
a) Structure
Les acides gras et les lipides jouent un rôle fondamental dans le fonctionnement des êtres vivants : ils sont les composants principaux des membranes cellulaires, jouent un rôle dans la transmission nerveuse et certains lipides sont utilisés comme précurseurs d'hormones.
Une grande partie de ces lipides est apportée par l'alimentation. Ils sont distribués par voie sanguine et lymphatique à tous les organes du corps humain.
Un lipide
est un ester (combinaison d'un acide gras et d'un alcool). Il possède
donc dans sa formule chimique de longues chaînes carbonées
peu ou pas polarisées. Cette structure explique l'effet hydrophobe
des lipides : ceux-ci sont insolubles dans l'eau.
Or, le sang est le tissu qui contient
la plus grande proportion d'eau de tout le corps humain. Comment un milieu
aqueux pourrait-il transporter des molécules hydrophobes (insolubles
dans l'eau ) ?
La solution réside dans la présence
dans le sang de complexes macromoléculaires appelés lipoprotéines.
Ces lipoprotéines sont constituées d'une association lipide-protéine.
Ces protéines sont constituées d'acides aminés (AA)
dont le résidu peut être très hydrophile. Dans le cas
de certains AA le résidu peut même être ionisé
(aspartate, asparagine, glutamate, glutamine, lysine, arginine). Ces
AA présentent une grande affinité pour l'eau qui est une
molécule polaire.
Les lipides, en
association avec ces protéines (appelées apolipoprotéines
ou plus simplement, apoprotéines) peuvent ainsi être aisément
transportées dans le sang.
La disposition spatiale des divers composants des lipoprotéines est déterminée par la polarité de ces composants : plus une molécule est polaire, plus elle sera située à la périphérie de la lipoprotéine c'est à dire en contact avec l'eau. Par contre, les molécules hydrophobes se retrouvent au centre.

Schéma de la configuration moléculaire d'une lipoprotéine
(HDL en l'occurence)
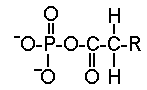
Ils se situent à la périphérie
de la lipoprotéine. Leur partie hydrophile est tournée vers
l'extérieur. Les phospholipides sont d'importants éléments
structuraux de la membrane cellulaire. Ils n'interviennent pas directement
dans les manifestations cliniques des dyslipoprotéinémies.
des triglycérides
Formule générale :
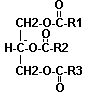
Leur caractère franchement apolaire les relègue au centre des lipoprotéines. Les triglycérides semblent n'être pas directement un facteur de risque cardio-vasculaire. Toutefois, une hypertriglycéridémie pourrait constituer un fait aggravant d'autres facteurs de risque reconnus (alcool , tabac , diabète...).
Le cholestérol non estérifié
(CL)
A cause de sa fonction alcool faiblement
hydrophile, le cholestérol libre se situe à la surface de
la lipoprotéine. Dans le règne animal, le cholestérol
est le stérol le plus abondant et aussi le plus important au plan
métabolique en tant que précurseur des hormones stéroïdes
(progestérone, aldostérone, cortisol et cortisone, testostérone,
oestradiol et oestrone ).
L'hypercholestérolémie
est la cause de la genèse de l'athérome artériel.
Le cholestérol estérifié
(CE)
La fonction OH est liée à
un acide gras supprimant ainsi tout caractère hydrophile. Le CE
se situe donc au centre de la lipoprotéine.
Acides gras non estérifiés
Ces apoprotéines ont une deuxième fonction : certaines jouent le rôle de liguant, d'autres d'activateurs ou d'inhibiteurs enzymatiques (Voir section c, le métabolisme des lipoprotéines ).
CARACTERISTIQUES PHYSICO-CHIMIQUES ET FONCTIONS DES APOLIPOPROTEINES MAJEURES
|
|
|
|
|
|
|
|
(g/l) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
b) Classification :
Il existe plusieurs sortes de lipoprotéines.
On peut classer celles-ci selon :
leur composition chimique (quantité
et nature des lipides et des protéines) .
leur réactivité chimique
vis à vis des polyanions et des lectines (Réaction de précipitation).
leur réactivité immunologique
vis à vis d'immuns sérums spécifiques (sérums
anti-apoprotéines)
leur origine ou devenir métabolique
leur pouvoir pathogène (pathogénie
des lipidoses)
leurs propriétés physiques
(dimension, mobilité élèctrophorétique , densité
)
A l'heure actuelle, le classement est basé sur la densité des lipoprotéines par ultracentrifugation de flottation.
On distingue les lipoprotéines suivantes :
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Plus la fraction protéique est importante
, plus la densité sera élevée.
Toutefois, les lipoprotéines de
haute densité (HDL), par exemple, n'ont pas la même composition
lipidique que les lipoprotéines de basse densité. Cependant,
ce n'est pas la densité des lipoprotéines qui nous indique
le rôle de chacune. En effet, les lipoprotéines séparées
en fonction de leur densité sont hétérogènes
et leurs métabolismes très différents au sein d'une
même catégorie.
Nous avons vu que les
apoprotéines jouent un rôle important dans le métabolisme
de ces lipoprotéines. Il serait donc plus judicieux pour évaluer
le risque athérogène de baser la classification sur la teneur
en apoprotéines. Toutefois, il y a quand même une certaine
corrélation entre la fonction et la densité des lipoprotéines.
c) Métabolisme
Le cholestérol a deux origines
chez l'homme :
une origine exogène (alimentation)
et une origine endogène (biosynthèse).
Le cholestérol alimentaire subit
une première transformation dans les cellules de l'intestin, les
entérocytes, où il est estérifié par l'acyl-coenzyme
A transférase (ACAT).
Dans les entérocytes, le cholestérol
estérifié est associé à des triglycérides,
à des phospholipides et à diverses apoprotéines dont
l'APO B48 pour former de grosses lipoprotéines désignées
sous le nom de chylomicrons. L'APO B48 est
appelée ainsi car sa masse moléculaire est 48% celle de l
' APO B100.
Les APO C sont cédées par
les HDL aux chylomicrons. Les APO C existent sous trois formes: Cl, C2,
C3. Ces APO C ont peu de rôle structural et leur activité
est surtout métabolique :
La forme C1 active la lecithine-cholestérol
acyltransferase.
La forme C2 est activatrice de la lipoprotéine
lipase.
La forme C3 inhibe cette même lipoprotéine
lipase.
Ce sont principalement des APO C2 que
les chylomicrons acquièrent .
L'APO E est un ligand pour le récepteur hépatique à APO E.
Les chylomicrons gagnent rapidement la circulation lymphatique puis la circulation générale par l'intermédiaire du canal thoracique. Là, ils subissent l'action de la lipoprotéine lipase (LPL) attachée à l'endothélium vasculaire des muscles et du tissu adipeux. Cette action est rendue possible, rappelons-le, par l'APO C3. L'action de la LPL confère aux chylomicrons une demie-vie très brève (30 minutes) ce qui fait qu'on ne les trouve dans le sang qu'après un repas. Cette enzyme hydrolyse les triglycérides des chylomicrons en mono et diglycérides ainsi qu'en acides gras qui sont utilisés pour la production immédiate d'énergie ou mis en réserve.
Parallèlement, sous l'action d'une protéine de transfert spécifique (CETP), le cholestérol estérifié est transporté vers les particules résiduelles formées lors du métabolisme des chylomicrons, appelés chylomicrons remnants. Il s'agit là d'un échange puisque les triglycérides qui restent dans les chylomicrons sont, en même temps, transférés aux lipoprotéines de haute densité.
Il y a également un échange d'apoprotéines: nous avons vu que les HDL cédaient des APO C et E aux chylomicrons. Ces chylomicrons libèrent des phospholipides et des APO A qui sont récupérés par les HDL.
Les APO E des chylomicrons se lient ensuite aux récepteurs APO E du foie et le cholestérol est récupéré par les hépatocytes. C'est la fin des chylomicrons.
Hors des périodes de digestion, les lipoprotéines synthétisées par le foie contenant l'APO B100 transportent à nouveau le cholestérol dans les tissus. L'APO B100 est un ligand des récepteurs à LDL ou encore appelés récepteurs B,E ou bien récepteurs de Goldstein et Brown.
La majorité de ces lipoprotéines
sont de grosses particules de très faible densité (VLDL)
contenant en plus des APO B100 et des APO C et E . Ces VLDL, riches en
triglycérides, subissent l'action dans les tissus périphériques
de la LPL et de la CETP. Leur densité augmente. Elles deviennent
des lipoprotéines de densité intermédiaire (IDL) contenant
APO B et E. Puis, sous l'action d'une triglycéride lipase hépatique,
des LDL ne contenant plus que de l'APO B. Cependant, une partie de ces
IDL se lie au foie par des récepteurs BE et libèrent leur
cholestérol dans les hépatocytes.